体外受精(IVF)について
ホルモン治療を行うことは、自分の力でホルモンを分泌したりバランスをとる力が弱められることになります。自分の力も維持・向上させながら体外受精に臨むと良い結果につながります。漢方薬は体調不良を防ぐこともできますので並行して進めていくことをおすすめします。漢方薬の服用は、治療のスケジュールに合わせて服用していきます。以下に一般的な体外受精の流れをご紹介します。
卵巣刺激
内服薬(排卵誘発剤)、注射(hMG、FSH)、点鼻薬(GnRH)などを用いて、卵胞の成長を促します。あらかじめピルを服用し、卵胞の成長をコントロールする場合もあります。期間については、前の周期から始めるロング法と、月経から始めるショート方があります。年齢や卵巣の状態によって異なります。ホルモン投与については、内服薬を中心に行う低刺激法と、注射を毎日行う高刺激法があります。低刺激法は、体への負担が軽く、自然周期よりは採卵できる卵は多くなりますが、やはり数が少ない、成熟しにくいこともあり、凍結できない場合も出てきます。一方高刺激法は、たくさんの卵ができやすく、成熟卵が期待できますが、体に大きな負担がかかります。この最初の段階が一番肝心な部分ですので、それぞれの体に合った最良の方法で、質の良い成熟卵をたくさんつくりたいところです。
採卵
より成熟した卵が採るため、採卵2日前に注射(hCG)または点鼻薬(GnRH)を用います。採卵は、膣から卵巣にかけて採卵針を穿刺し、卵胞から卵胞液(卵細胞)を吸引して行います。局所麻酔をすることもあります。
受精(顕微授精:ICSI)
培養液の中の卵細胞に精子をかけ、卵管内と同じ環境(温度・湿度・PH)の培養器で受精させます。顕微授精では、酵素処理をした卵細胞内に直接一つの精子を注入します。受精率が高く、専門のクリニックのほとんどで採用されています。
分割
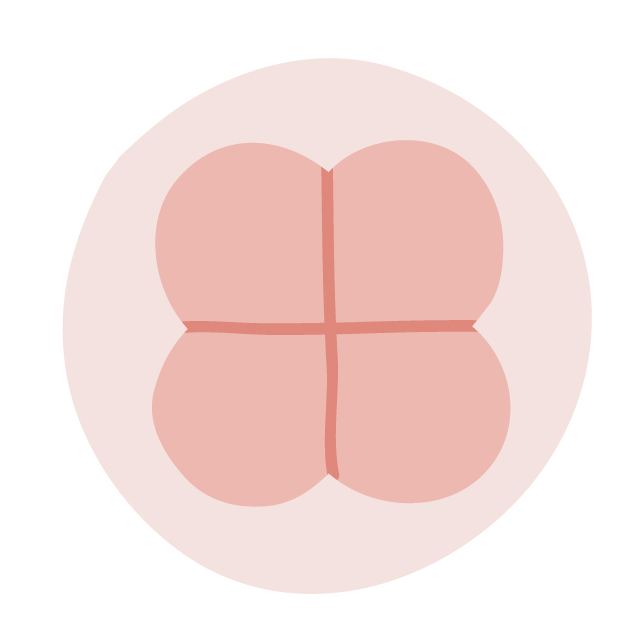
受精した受精卵は24時間で4つに分割し、さらに24時間経過すると8分割します。その後分割を繰り返し5日ほどで胚盤胞となります(胚盤胞になれるのは約30%)これが技術的に培養できる限界になりますが、胚盤胞まで分割が進むと移植した際の着床率が高くなります。
※凍結保存
現在胚移植では、多胎妊娠を防止する上でも1回につき1個に制限されています。余剰受精卵(胚)がある場合は、液体窒素に入れて凍結保存することができます。移植がうまくいかなかった場合などの次の移植にとっておくことができるだけでなく、採卵した周期に移植をしないこともできます。体調の良い周期に質の良い受精卵(胚)を移植することで妊娠率を高めることができます。凍結保存した受精卵(胚)は、技術的に半永久に保存可能ですが、融解した際にダメージを受けたり、凍結による障害が起きる場合もあります。
胚移植
移植は、排卵日からの日数と胚の分割をマッチさせるため、排卵のタイミングを特定する必要があります。自然周期で行う場合もありますが、内服薬(排卵誘発剤)、注射(hCG)、点鼻薬(GnRH)などで黄体化ホルモン(LH)の分泌を高め排卵日を特定します。胚の分割に応じて、排卵から○日目に移植します。方法は、移植用のカテーテルを膣に挿入し、子宮内腔に受精卵(胚)を戻します。通常麻酔の必要はありません。
受精卵(胚)が着床し、成長して胎児となるためには、ものすごい体のエネルギーが必要です。黄体ホルモンの内服や坐薬だけでなく注射を継続して行う場合もあります。その他、着床を助けたり内膜を維持したりするため卵胞ホルモン剤、子宮の動きを抑える収縮抑制剤、収縮抑制を兼ねた鎮痛剤、男性ホルモンを抑制するステロイドホルモン剤なども投与します。
判定
受精卵(胚)は絨毛(じゅもう)を伸ばし、子宮内膜にしっかりと着床していきます。この絨毛からヒト繊毛性ゴナドトロピン(hCG)というホルモンが分泌され、黄体を刺激して妊娠を継続します。このhCGの血液中の濃度を測定することで妊娠の判定を行います。測定は胚移植してから約2週間後となり、この時点でおおよそ妊娠4週ということになります。翌週以降には胎嚢や心拍が確認され8週以降で胎児となります。hCGが分泌されることでつわりなどが起きますが12週以降になるとだんだんと落ち着いてきます。16週以降の安定期に入るまで生活週間や薬の服用などに特に注意をしていきます。
漢方薬は、自分の持っている力を最大限に高めてくれます。不妊治療だけでなく、妊娠中から産後まで、母子ともにしっかりとサポーとしていきます。